Psoríase: causas, sintomas, diagnóstico e tratamento.
A psoríase é uma doença crônica não transmissível que pode afetar vários órgãos: pele, articulações, coração, rins.
Na maioria das vezes, a psoríase leve aparece na pele como pápulas rosa-avermelhadas bem definidas (nódulos que se elevam acima da superfície da pele), que se fundem em placas com escamas branco-prateadas.
Nas formas moderadas e graves da doença, o processo inflamatório leva a danos no sistema musculoesquelético e no sistema cardiovascular. A psoríase tem curso recidivante (recorrência dos sintomas após recuperação completa ou parcial) e tendência a causar comorbidades que prejudicam a qualidade de vida dos pacientes.
Causas da psoríase
A doença pode ser baseada em vários gatilhos. No entanto, ainda não se sabe exatamente quais deles são primários e quais são secundários. A disfunção do sistema imunológico é considerada a principal causa que explica a ocorrência da psoríase. As células destinadas a destruir os agentes causadores de doenças começam a atacar suas próprias células (principalmente a pele). Como resultado, desenvolve-se um processo inflamatório, que causa a divisão celular acelerada da epiderme (hiperplasia epidérmica) e a formação de pápulas e placas psoriáticas.
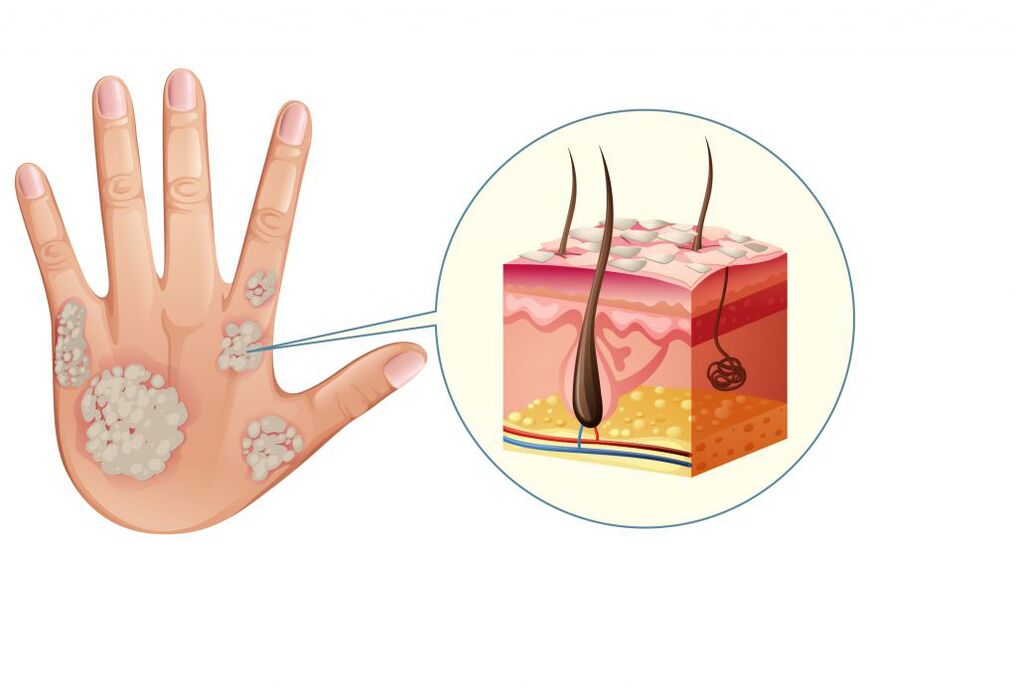
Uma resposta imune inadequada é mais frequentemente devido a características genéticas.
A psoríase é muitas vezes herdada.
Atualmente, foram identificadas mais de 40 regiões cromossômicas associadas ao risco de desenvolver psoríase. O início da doença pode ser causado por um enfraquecimento do sistema imunológico no contexto de estresse, doenças infecciosas e endócrinas. A psoríase geralmente acompanha condições alérgicas e de imunodeficiência, que se baseiam em uma violação da resposta imune. Além disso, a psoríase pode ser desencadeada por certos medicamentos (antidepressivos, betabloqueadores, anti-inflamatórios não esteroides).
Classificação da psoríase
Dependendo da localização do processo patológico, vários tipos de psoríase são distinguidos. O mais comum é vulgar, oucomum, psoríasequando aparecem pápulas rosadas bem definidas na pele, que se fundem em placas cobertas de escamas branco-prateadas. Em caso de danos ao couro cabeludo (psoríase seborreica) erupções na forma de escamas amareladas podem descer na testa, formando uma "coroa" seborreica. Em pacientes com distúrbios metabólicos, as placas podem apresentar exsudato, um fluido secretado durante os processos inflamatórios. psoríase exsudativa). Na infância e adolescência, especialmente após infecções estreptocócicas, a doença pode se tornar aguda, com muitas pápulas vermelhas brilhantes em forma de lágrima aparecendo na pele com leve descamação e infiltração.psoríase gutata). Às vezes, há psoríase pustulosa, caracterizada pelo aparecimento de pústulas no fundo da pele avermelhada, mais frequentemente no arco dos pés ou nas palmas das mãos.Eritrodermia psoriáticapode ocorrer no contexto da exacerbação da psoríase comum sob a influência de fatores provocadores. Escamas brancas secas cobrem a pele, torna-se vermelha brilhante, inchada e quente ao toque. Corre muitopsoríase generalizada de Zumbusch. Caracteriza-se pelo fato de pequenas vesículas purulentas aparecerem na pele avermelhada, que, fundindo-se, formam "lagos purulentos".Artrite psoriáticaacompanhada por danos nas articulações e se desenvolve simultaneamente com erupções cutâneas ou as precede.
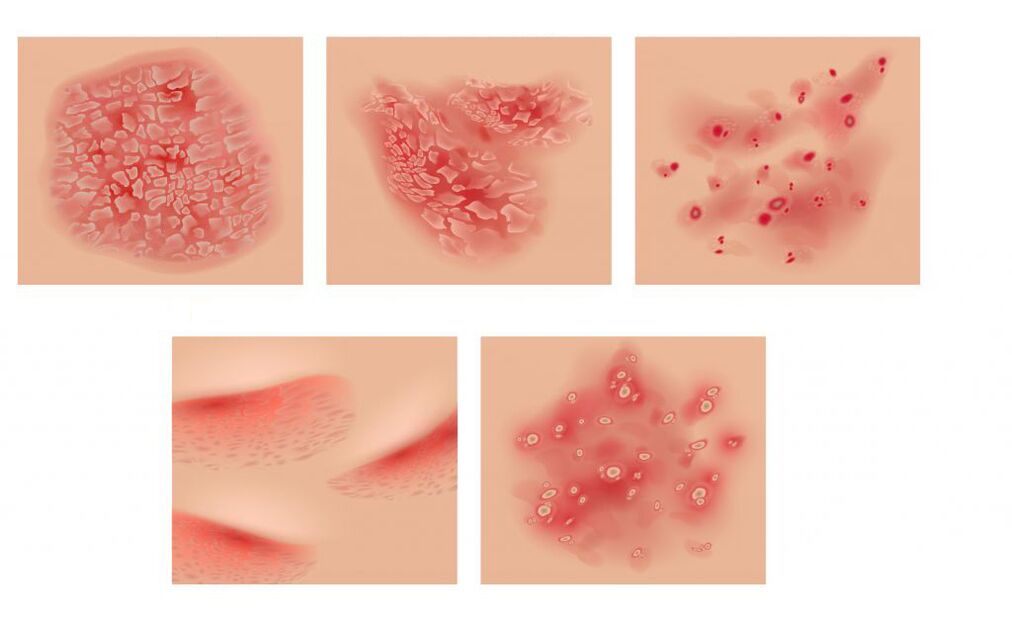
Sintomas da psoríase
A forma cutânea da psoríase é acompanhada pelo aparecimento de pápulas pontilhadas rosa brilhantes, às vezes na forma de gotículas. Fundindo-se, formam placas cobertas de escamas branco-prateadas.
As erupções estão localizadas nas superfícies extensoras dos braços e articulações do joelho, no couro cabeludo, na parte inferior das costas e no sacro.
A camada superior das placas é formada por escamas facilmente removidas da epiderme morta. Inicialmente, eles ocupam o centro da placa e, em seguida, preenchem toda a sua área. Quando as escamas são removidas, uma superfície vermelha brilhante é revelada. Às vezes, a placa é cercada por uma borda rosa - uma zona de crescimento adicional, enquanto a pele circundante não muda. A erupção é acompanhada de coceira intensa. Com eritrodermia psoriática, os pacientes desenvolvem febre (febre com calafrios) e coceira intensa no contexto de erupções cutâneas em toda a pele e aumento dos gânglios linfáticos.
Com um longo curso da doença, cabelos e unhas podem cair.
A psoríase generalizada de Zumbusch é muito difícil. Erupções purulentas cobrem toda a pele e são acompanhadas de febre e intoxicação severas. A lesão articular psoriática é caracterizada por dor e vermelhidão da pele sobre as superfícies articulares. Qualquer movimento é difícil, a inflamação dos ligamentos e tendões se desenvolve. Com a psoríase, as placas ungueais são frequentemente afetadas, enquanto depressões pontuais aparecem na superfície da unha (um sintoma de "dedal").
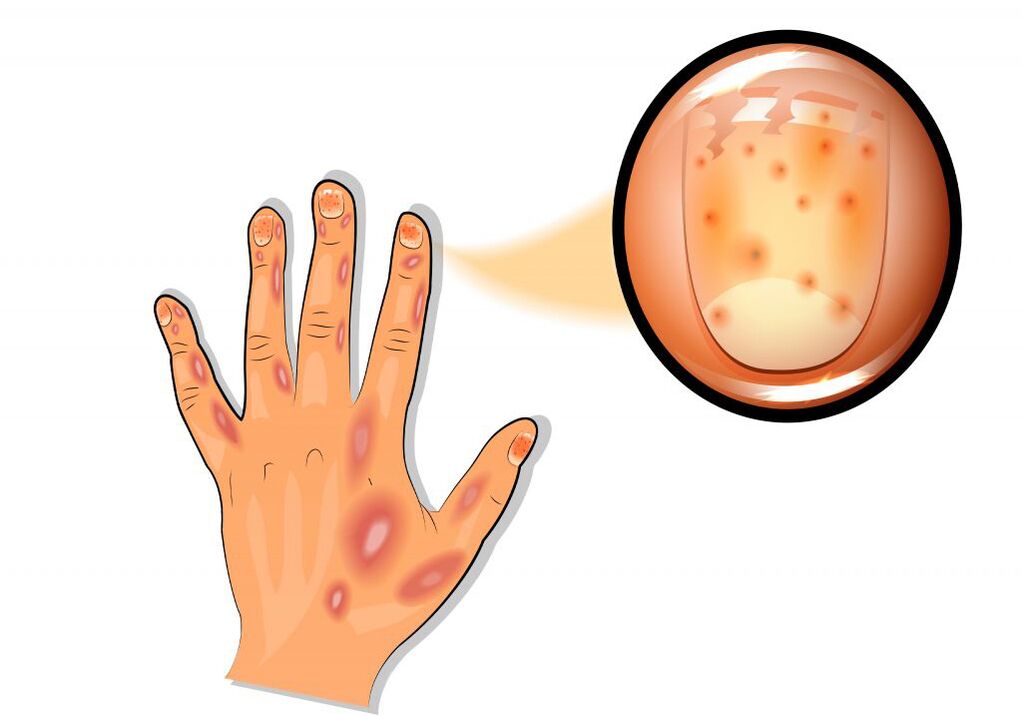
Manchas pequenas, avermelhadas e marrom-amareladas aparecem sob a placa ungueal na base (sintoma de "mancha de óleo"). Alterações distróficas nas unhas e cabelos geralmente se desenvolvem.
Em crianças, especialmente bebês, os sintomas da psoríase têm suas próprias especificidades.
Na área de vermelhidão que ocorre nas dobras da pele, pode ocorrer derrame e leve descamação da camada superior da epiderme. Esta imagem se assemelha a assaduras ou candidíase. Às vezes, erupções cutâneas aparecem na pele do rosto ou na área genital.
Diagnóstico de psoríase
É possível identificar a doença com base nos sintomas da tríade psoriática (superfície esteárica branca da pápula; filme avermelhado brilhante após a descamação das escamas e protrusão de sangue após sua remoção).
Uma característica adicional é o fenômeno Koebner. Está no fato de que, na área de irritação da pele, após 7-12 dias, aparecem erupções eritematosas e escamosas (áreas de vermelhidão e descamação na área de arranhões, arranhões). Às vezes, para confirmar o diagnóstico, é realizado um exame histológico de uma biópsia da área da pele afetada. Além disso, é necessário um exame clínico e laboratorial: um exame clínico de sangue, um exame bioquímico de sangue (proteína total, frações proteicas, proteína C reativa, ALT, AST, LDH, creatinina, eletrólitos: potássio, sódio, cloro, cálcio).
Quais médicos entrar em contato
Se aparecerem erupções cutâneas, que geralmente ocorrem no contexto de doenças infecciosas, lesões na pele, estresse, você deve consultar um terapeuta ou dermatologista. Em caso de danos sistêmicos ao corpo do paciente, ele pode ser encaminhado a um oftalmologista, endocrinologista, ginecologista ou outros especialistas.
Tratamento
A psoríase afeta tanto a pele quanto o sistema musculoesquelético, bem como os órgãos internos. Quando as erupções aparecem apenas na pele, são recomendadas preparações locais de glicocorticosteróides, pomadas contendo análogos sintéticos da vitamina D3, zinco ativado, ácido salicílico e outros componentes. Cremes hormonais devem ser usados com cautela na pele propensa a atrofia.
É necessário levar em consideração a possibilidade de distúrbios hormonais com o uso prolongado de cremes esteróides.
A eficácia dos cremes hormonais é aumentada em combinação com o ácido salicílico, análogos da vitamina D. Para o tratamento de formas graves de psoríase, são utilizados retinóides aromáticos de segunda geração, baseados em acitretina. A droga retarda a proliferação das células epidérmicas, normaliza o processo de queratinização e tem um efeito imunomodulador. A fototerapia (terapia UV de ondas médias e PUVA) em combinação com retinóides também é recomendada. Como terapia sistêmica, o médico pode prescrever agentes imunossupressores. Se necessário, prescrever terapia de desintoxicação e dessensibilização, plasmaférese.
Complicações da psoríase
Em 10% dos pacientes, desenvolve-se artrite psoriática, afetando a coluna, articulações dos braços e pernas. Os pacientes sofrem de dor nas articulações e rigidez matinal. As características da artrite psoriática incluem a assimetria dos locais de sua manifestação, que podem ser combinadas com danos nas unhas. A psoríase é frequentemente acompanhada por doenças concomitantes ou comórbidas.
Devido às lesões vasculares inflamatórias, o risco de doença cardíaca coronária e acidente vascular cerebral aumenta.
Também é possível desenvolver diabetes e doença de Crohn. Em alguns casos, as complicações da psoríase podem levar à incapacidade.
Prevenção da psoríase
As medidas de prevenção da psoríase visam principalmente o fortalecimento do sistema imunológico. Os cuidados com a pele devem incluir hidratação e nutrição. Com predisposição a alergias, é necessário controlar a nutrição, evitando alimentos gordurosos e condimentados, consumo excessivo de carboidratos, batatas. Um componente obrigatório da prevenção da psoríase deve ser a terapia com vitaminas.
Além disso, o funcionamento do sistema imunológico depende em grande parte do estado do sistema nervoso. Pessoas que são hiper-responsáveis, têm uma agenda de trabalho lotada e sofrem constante impacto psicoemocional negativo são mais propensas a doenças autoimunes, incluindo a psoríase. Portanto, a prevenção da psoríase, juntamente com medidas de cura física (abandono de maus hábitos, atividade física), também deve proporcionar a obtenção de conforto psicoemocional.
IMPORTANTE!
As informações nesta seção não devem ser usadas para autodiagnóstico ou autotratamento. Em caso de dor ou outra exacerbação da doença, apenas o médico assistente deve prescrever exames diagnósticos. Para diagnóstico e tratamento adequado, você deve entrar em contato com seu médico.
























